- Prof. dr Željko Kojadinović, neurohirurg
I pored velikog napretka medicine i danas smo u situaciji da se srećemo sa stadijumima teških bolesti u kojima ne očekujemo izlečenje kod pacijenta. Iako smo tada izgubili bitku sa bolešću, ne smemo dozvoliti da ona izaziva velike višemesečne patnje kod pacijenta i njegove porodice.
Palijativna terapija se bavi ublažavanjem ovih patnji. Pored medicinske, potpora pacijentu i porodici mora biti psihološka, socijalna i emotivno-duhovna. Što je društvo siromašnije to je ovaj vid potpore slabiji i tegobe neizlečivo bolesnih, koje uvek prate i patnje njihove porodice i prijatelja, su veće.
Lekari su uvek bili deo tima za lečenje tegoba, ipak tek 1967. u Velikoj Britaniji se osniva pokret za palijativno lečenje. Ovaj pokret uključuje stvaranje timova na nivou bolnica, domova zdravlja, jedinica kućne nege i specijalnih ustanova. U timove se, pored lekara raznih specijalnosti, uključuje i srednje medicinsko osoblje, psiholozi, socijalni radnici, sveštenici...

Slika simbolizuje čoveka nadjačanog osećajem bola, straha i teskobe.
Svaka teška bolest može imati svoju terminalnu fazu i ona se najčešće dešava kod starih, mada nijedna životna dob nije poštedjena. Tegobe koje tada pacijenti osećaju mogu biti različite, a najčešći su:
- bol različite lokalizacije
- otežano disanje
- mučnina
- smetnje sa ishranom i stolicom
- smetnje sa mokrenjem
- otežana pokretljivost
- smetnje sa snom
- strah i različite psihičke patnje
Slika:
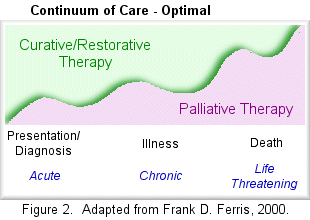
Kako se bolest pogoršava sve više u terapiji dominira lečenje tegoba
u odnosu na terapiju same bolesti
Ublažavanje ovih tegoba sprovode lekari različitih specijalnosti: specijalisti za terapiju bola, internisti, onkolozi, neurolozi, pedijatri, hirurzi, pulmolozi, ...
Praktično to su često oni specijalisti koji su i ranije lečili pacijenta. Ipak palijativno lečenje ima brojne specifičnosti jer njegov primarni cilj nije izlečenje i produženje života. Budući da se razlikuje bazični pristup bolesti, pacijentu i porodici, značajno se razlikuju i terapijski protokoli.
Pored poznavanja ovih protokola, važno je i iskustvo lekara u pomaganju ovim pacijentima, te formiranje tima osposobljenog za njihovo lečenje, ali i specifičnu negu, emocionalnu, psihološku i socijalnu podršku. Ljudski potencijal moraju da prate smeštajni kapaciteti i oprema.
Palijativno lečenje je najbolje obavljati u kućnim uslovima gde se pacijent oseća najprijatnije. Ipak potrebno je da porodica ima mogućnost da, prema potrebi, na kraće vreme hospitalizuje pacijente. Naime kod njih povremeno dolazi do pogoršanja tegoba koja se ne mogu rešiti kućnim lečenjem, već zahtevaju primanje u bolnicu na nekoliko dana.
Nažalost u našim zdravstvenim ustanovama, zbog ekonomskog momenta, ovo je veoma zapostavljena grupa pacijenata. Čak ni u bogatim zemljama ne dobijaju svi pacijenti ublaženje tegoba koje zaslužuju. Dužnost svakog društva je da stalno nastoji da ovakvim pacijentima i njihovim porodicama poboljša što više narušen kvalitet života i vrati im dostojanstvo.


 Autori:
Autori: 



Slažem se u potpunosti da ta kategorija pacijenta ne treba izostaviti iz lekarskih nadzora jer se ovi pacijenti zbog same bolesti ionako osećaju izolovano i prepušteno svojim nemirima i strahovima. Potrebna im pažnja zbog umirivanja tih tegoba. Potrebno im je bar delimično olakšavanje njihovih patnja, ponajvise psihički u kulminantim momentima.
Vaš komentar nam je veoma dragocen, molimo upišite ga ovde